




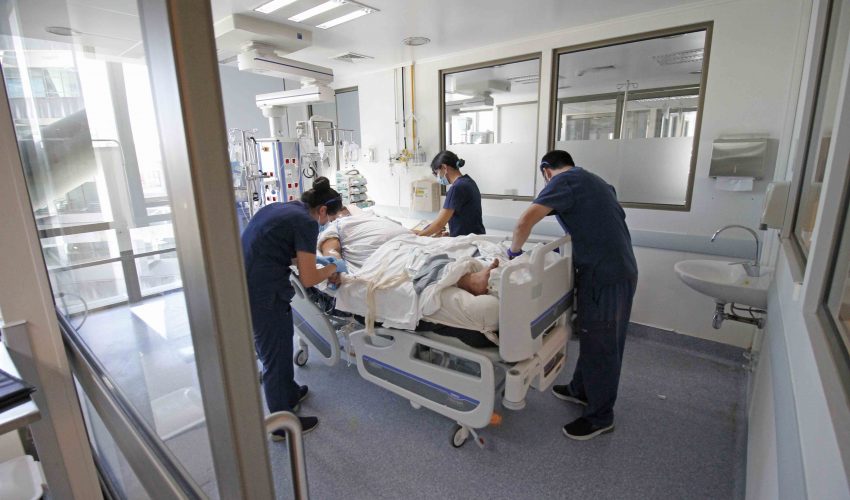
UCI del Hospital Guillermo Grant Benavente, la tercera en el país, cumple 50 años. Pacientes del área oncológica, trasplantados, en shock, intoxicados, con insuficiencia respiratoria, hanta, coronavirus y gran quemados, entre otros, han llegado a la unidad crítica en cinco décadas de funcionamiento.
“Cuando una enfermedad hace que tu vida esté en peligro, que pierdas la consciencia y todo se va negro, tu oportunidad de vivir y recibir todos los cuidados que necesitas sólo está en la UCI. Al principio de la pandemia, antes de la vacuna, me dio coronavirus, estuve 11 días en la UCI”, dijo Paola Coronado, contadora pencona de 49 años.
Como ella son cientos las personas, afectadas por diferentes patologías, las que en los últimos 50 años han pasado por la Unidad de Paciente Crítico, conocida como UCI, del Hospital Guillermo Grant Benavente, área que durante la pandemia absorbió la demanda de otras regiones que estaban más complicadas con el virus, contabilizando 485 pacientes desde el inicio de la epidemia hasta febrero de este año.
La especialización del área, masiva llegada de ventiladores mecánicos, alta capacidad de reconversión de camas y el compromiso de profesionales del área permitieron un desarrollo más fuerte del área que, actualmente, es reconocida como una de las mejores y complejas del país, que funciona bajo altos estándares internacionales.

Leonila Ferreira, médico intensivista y jefa de la Unidad del Paciente Crítico del Hospital Regional de Concepción, que lleva 30 años en el nosocomio, detalló que de 14 camas críticas que tenían en 2019 llegaron a 36 en la pandemia, número que mantienen, pues su área de trabajo es múltiple. Abarca a personas “en estado grave y atiende a los derivados de cirugías cardiacas, trasplantes, neurocirugías, afectados por insuficiencia respiratoria, en shock, intoxicados, con terapia de sustitución renal (…) Si estás grave, las posibilidades de sobrevivir son mayores si llegas a la UCI”, recalcó.
A pesar de la importancia que reviste para la salud contar con una UCI, la historia de estas unidades es reciente. La primera se creó en 1968 en el Hospital San Borja Arriarán de Santiago, gracias a la Organización Mundial de la Salud. Ese mismo año se abrió la de la Asistencia Pública, también en la capital y, el 3 de abril de 1973 la del Guillermo Grant Benavente bajo la dirección del cardiólogo Raúl Bermúdez, primer jefe de la UCI local, que partió con sólo 8 camas y equipamiento básico.
“Aunque parezca increíble, las primeras UCI reales, o parecidas, surgieron con el desarrollo de los ventiladores mecánicos en los años 50’ para la pandemia de la poliomelitis, enfermedad viral neurológica, que afectaba la respiración. Ahí los ventiladores a presión negativa, tubos de acero en los que se metía a los pacientes, mostraron que se podía superar el período grave con mayor tecnología y personas capacitadas en medicina intensiva”.
Lo mismo sucedió, según la profesional, con la pandemia por el coronavirus en que los ventiladores mecánicos hacían la diferencia para un paciente. Eso sí, con una UPC más desarrollada, creada en 1989 en la Torre del Paciente Crítico.
El terremoto fue otra de las grandes catástrofes que tuvo a la UCI como una gran protagonista. A pesar que la Torre del Paciente Crítico donde estaban ubicados sufrió graves daños, destrucción de paredes y caída de monitores, el trabajo en equipo y la capacidad de adaptación y resolución permitieron atender a los pacientes.
“Uno de los grandes hitos fue que ningún paciente que estaba allí falleció. El personal nunca los abandonó, a pesar de la destrucción y las complicaciones que tenían para trasladarse. Afortunadamente el Centro de Atención Ambulatoria, que en ese entonces, iba a abrir en las próximas semanas, contaba con un post operado de cirugía mayor ambulatoria al que nos trasladamos. Pudimos conectar a los 3 pacientes en ventilación mecánica que teníamos y empezamos a recibir los pacientes del terremoto”.
Para Bernardita Peña, enfermera supervisora de la UPC Médico Quirúrgica, los 3 períodos que han marcado la labor de la UPC en los últimos años ha sido la influenza, el terremoto y la pandemia. “Nos marcó en que pudimos salir adelante, con muy buenos indicadores, pero a la vez, también hicimos mucho por la gente. Creo que eso se reconoce por la gente que pasó por aquí. Teníamos traslados, desde Santiago al sur. Fue mucho, el sacrificio de todo el personal porque había que programar turnos de 24 horas y mucha gente que atender”.
La capacidad de adaptación del personal fue fundamental. Durante 5 años ocuparon 3 salas de cirugía básica e, incluso, un pequeño auditorio para abrir la UCI con el mejor equipamiento y capital humano de regiones. “Para la pandemia tuvimos 5 unidades de Ecmo (oxigenación por membrana extracorpórea). Sólo cuatro centros de Santiago lo hicieron, entre ellas, Las Condes y la Católica en Santiago”, agregó Ferreira.
Antes del terremoto tenían sólo 14 camas y 10 ventiladores mecánicos, una central de monitoreo y salas múltiples con cortinas que separaban a un paciente de otro. Ahora hay 36 camas, cada enfermo tiene una amplia sala individual para realizar diversos procedimientos y cuentan con ventiladores a presión negativa para sacar el aire, en caso de enfermedades altamente contagiosas como tuberculosis y sarampión, lo que permite no diseminar los virus.

La especialista aseguró que cuentan con UCI que está preparada para enfrentar cualquier evento, ya sea la gripe aviar, un terremoto o una nueva pandemia que pudieran aumentar la demanda de atención.
“La medicina siempre es un desafío y pensamos que el desafío para enfrentar en los próximos años es la patología oncológica porque la gente cada vez es mucho mayor. Como hospital estamos desarrollando diferentes tipos de trasplante, además, tenemos referencia del paciente con síndrome cardiopulmonar por hantavirus y ahí tenemos la mayor estadística nacional y somos consultores en relación a la enfermedad por hantavirus (…) pacientes que antes se morían y ahora se salvan”
Por eso, ante tal nivel de riesgo de las enfermedades que atienden, la doctora Ferreira aseguró que es vital mantener profesionalismo, capacidad, tecnología y compromiso del recurso humano, especialmente, tras el agotamiento que generaron los turnos en pandemia, cuando no había vacuna. “Era arriesgar la vida por cuidar a los pacientes, gente como el doctor Carlos Grant, que falleció producto de la pandemia (…) que estuvo presente siempre”.
Aseguró que una de las grandes enseñanzas que dejó la pandemia fue que el país tenía un número deficiente de camas críticas “eran 80 (a nivel nacional) y llegamos a tener más de 4 mil (…) en la Región eran 60 y llegamos a 313. Todos duplicaron sus camas. Se aprendió que el trabajar organizado entre el sistema público privado, en relación a una crisis, fue excepcionalmente bueno”.
Si bien el país quedó con más camas críticas, tras el período más álgido de la pandemia, aún falta, a juicio de Ferreira, “capacitar más personal de medicina intensiva, homogeneizar el sistema”, dijo la integrante de la Comisión Nacional de Medicina Intensiva.
La vacunación generó en materia Covid-19 un gran cambio. “No cabe la menor duda, aunque tú tengas Covid, será extremadamente más leve si tienes la vacuna. Como Estado se debe dar una mirada de importancia a la vacuna que tenemos casos de personas qué no están completamente vacunado y que bajaron sus defensas e inmunidad, o bien, son personas que inexplicablemente tiene factores de riesgo y no están vacunadas, que son los casos que estamos recibiendo. El Covid llegó para quedarse y no va a desaparecer”.
Sin embargo, aseguró, que nunca la situación por Covid-19 volverá a ser lo que era antes de la vacuna, “a no ser que el virus tenga una gran mutación y provoque una resistencia absoluta a la inmunidad que tenemos, lo que es menos probable porque está circulando menos”, dijo y agregó que están preparados para lo que venga, tanto por la mayor tecnología y equipamiento con el que quedaron, así como el mecanismo que se debe implementar para enfrentar lo que suceda.
Ahora, según dijo, no sirve tener 100 camas UCI abiertas, sino ir pronosticando la necesidad de éstas dependiendo del aumento de casos que, en general, presentan complicaciones tras un par de semanas de contagio.
Cabe destacar que en la Región hay cerca de 3 mil 500 casos activos.
Un nuevo reto que se avizora en el horizonte de las unidades críticas, la atención de afectados por gripe aviar, ya sea por contagio con aves o mamíferos contagiados, o bien, en un peor escenario en caso que se produzcan contagios de persona a persona.
“La gripe aviar todavía se comporta como tal, principalmente, infectando a animales, pero realmente con un número mucho mayor de lo esperado y ya tenemos en Chile el primer caso de transmisión a humanos. Todavía la gripe no hace el siguiente giro, que es el que nos preocupa, que fuera en algún momento de transmisión persona persona. Por eso que es muy importante si aparece en humanos realizar aislamiento y evitar que empiece a circular”.
La enfermera jefe de la UPC, que lleva 35 años en el área, espera que no se de el contagio persona a persona, pero asegura que si eso llega a suceder “ahí estaremos, poniendo el pecho a las balas, entregando todos los cuidados que puedan necesitar. No tenemos nada que desear de otros hospitales públicos o de clínicas”, acotó.
La preparación para enfrentar una nueva pandemia, un terremoto, o bien, casos de grandes quemados, como las 26 víctimas de los incendios forestales que recibieron durante el verano, está dijo Ferreira y agregó que tienen un equipo multidisplinario de profesionales para atender cualquier necesidad de la comunidad.
Actualmente, explicó, la unidad está abocada a apoyar las grandes cirugías, que se postergaron durante la pandemia, que incluyen a pacientes con cáncer, que no pudieron consultar ni ser atendidos durante la pandemia y, que ahora, están mucho más graves por lo que son sometidos a cirugías complejas, que requieren más días de UCI.
“Hay que tener claro que estas cirugías no son un número. Es alguien que está esperando ser operado porque tenía un cáncer gástrico y nosotros tenemos la obligación de cuidarlo y apoyarlo, porque de seguro ese paciente va a estar más complejo”
Leonila Ferreira complementó que la UPC es una unidad de apoyo, que asiste a los pacientes críticos, pero también “al paciente de cáncer que se enfermó, al de cirugía cardiaca que falló, al del tumor cerebral que hay que operar, al paciente de la hemorragia sub aracnoidea, accidente cerebro vascular. No es una unidad que vea una patología, hasta el paciente dermatológico que hace una necrólisis viene para acá. Los politraumas, los baleados que hemos tenido un aumento significativo de lo que estábamos acostumbrados”.
Ahora deben prepararse para atender a los pacientes de enfermedades respiratorias invernales que, considera, están más controladas, pues el adulto mayor aprendió que al vacunarse está más protegido y no se enferman. “Antes teníamos lleno de neunomías. Efectivamente los vacunados contra la influenza contra el neumococo se enferman menos, pero igual tenemos que estar preparados para eso”.
Aseveró que el apoyo de las familias es y será siempre fundamental para trabajar en una UPC, pues, en general, implica mucha ausencia de las casas a todos los funcionarios del área.